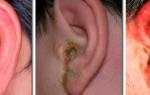
Если своевременно не приступить к грамотному лечению, последствия отита могут быть плачевны: может развиться менингит, возникнуть необратимая потеря слуха, поражение височной кости на фоне воспаления и прочие серьёзные осложнения. Поэтому крайне важно, при возникновении любых признаков, которые позволяют заподозрить, что у больного имеется данная патология (отит среднего уха), необходимо максимально быстро обратиться к врачу-отоларингологу за квалифицированной помощью и назначением лечения.
Причины возникновения отита
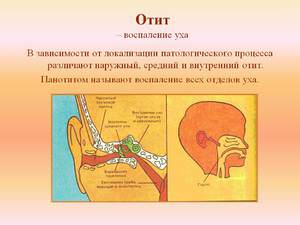
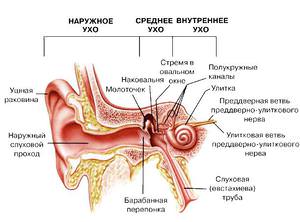
Различают три формы заболевания в зависимости от расположения патологического процесса:
- наружный,
- внутренний или лабиринтит,
- отит среднего уха.
Наружный отит в основном возникает в результате травмы уха. Стоит отметить, что важными факторами, которые провоцируют возникновение воспаления среднего уха или лабиринтита, представляют собой вирусные и бактериальные инфекции. Внутренний отит при этом обычно проявляется в виде осложнения воспалительного процесса в среднем ухе.
Ниже приведены условия, которые существенно повышают риск возникновения заболевания:
- воспалительные процессы в ЛОР-органах,
- аллергия,
- иммунодефицитные состояния,
- детский возраст или младенчество,
- хирургическое вмешательство в носовой полости или в области носоглотки.
Врачи отмечают, что отит — это воспаление уха, которое может быть вызвано различными факторами, включая инфекции, аллергии и даже простудные заболевания. Симптомы, как правило, включают боль в ухе, снижение слуха и иногда выделения из уха. В зависимости от локализации воспаления, отит может быть наружным, средним или внутренним. Врачи подчеркивают важность своевременной диагностики и лечения, так как запущенные случаи могут привести к серьезным осложнениям. Лечение может варьироваться от назначения антибиотиков до физиотерапии и, в некоторых случаях, хирургического вмешательства. Профилактика, включая своевременное лечение простуд и укрепление иммунной системы, также играет ключевую роль в предотвращении отита.

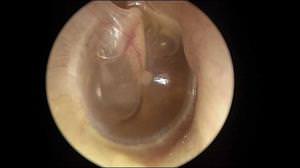
Отит симптомы
В зависимости от места расположения патологического процесса зависит и клиническая картина заболевания.
При наружном отите присутствуют следующие симптомы:
- в области уха возникает пульсирующая боль, которая отдаёт в зубы, шею или глаз,
- слуховой проход краснеет, а ушная раковина изменяет свой цвет,
- происходит постепенное снижение слуха, возникающее прорывом гнойников и заполнением гнойными массами слухового прохода.
Отит — это воспаление уха, которое может проявляться в различных формах, включая наружный, средний и внутренний отит. Причинами его возникновения часто становятся инфекции, аллергии или травмы. Симптомы могут варьироваться от боли в ухе и снижения слуха до выделений и температуры. Многие люди отмечают, что отит чаще всего встречается у детей, но и взрослые не застрахованы от этого недуга. Лечение зависит от типа и тяжести воспаления: в легких случаях достаточно применения обезболивающих и противовоспалительных средств, в более серьезных — антибиотиков. Важно не игнорировать симптомы и обращаться к врачу, чтобы избежать осложнений. Профилактика включает в себя поддержание гигиены ушей и укрепление иммунной системы.

При отите среднего уха наблюдаются следующие симптомы:
- гипертермия,
- довольно резкая, стреляющая боль в ушном проходе,
- из слухового прохода вытекают гнойные массы, это происходит в результате разрыва барабанной перепонки.
Обычно барабанная перепонка разрывается на вторые-третие сутки после возникновения воспаления уха. Состояние больного при этом значительно улучшается: температура тела приходит в норму, боли в ухе либо совсем проходят, либо становятся очень слабыми. Через некоторое время разрыв барабанной перепонки срастается бесследно.
Однако заболевание может развиваться и в неблагоприятном русле. Гнойные массы могут вырваться не наружу, а вовнутрь. В этом случае гной попадает вовнутрь черепной полости, при этом начинает развиваться менингит, абсцесс мозга и прочие опасные заболевания. Именно поэтому при отите среднего уха нужно со всей ответственностью подходить к лечению.
При отите внутреннего уха наблюдаются следующие признаки:
- по истечении 1–2 недель после инфекционного заболевания внезапно начинает кружиться голова,
- тошнота, рвота,
- наличие шума в ушах,
- происходит постепенное снижение слуха.
Следует учитывать, что симптомы, присущие лабиринтиту, имеют множество сходств с клинической картиной некоторых заболеваний головного мозга. Поэтому для постановки правильного итогового диагноза пациента с внутренним отитом могут направить на дополнительное обследование (МРТ мозга и КТ, аудиометрию, электронистагмографию и пр.).

Разновидности отитов
Экссудативный отит
Экссудативный отит представляет собой стойкое воспаление уха, при котором поражаются эпителиальные ткани слуховой трубы и барабанной полости. При этой разновидности отитов является характерным возникновение внутри слуховой трубы и барабанной полости серозно-слизистого экссудата. Вероятность развития этого вида отита не зависит от того, какая форма заболевания у пациента: отит среднего уха, лабиринтит или наружный отит. При данном заболевании основными патогенетическими факторами являются:
- нарушение в слуховом проходе вентиляционной функции,
- ослабление общей и местной резистентности организма,
- неправильное применение антибактериальных средств,
- инфекционные заболевания,
- аллергия.
Стоит отметить, что данное заболевание очень сложно выявить на ранних этапах. Первой, катаральной стадии болезни, сопутствует только небольшое снижение слуха, втягивание барабанной перепонки вовнутрь, её покраснение, возникновение шума в ушах. Данная стадия по продолжительности занимает не более месяца.
На второй стадии экссудативного отита можно наблюдать повышенную секрецию и скопление экссудата в ушах. На этом этапе заболевания имеются следующие основные признаки:
- кондуктивная тугоухость,
- чувство полноты, а также повышенного давления в ушном проходе,
- при изменении положения головы ощущается переливание, плеск жидкости, при этом слух незначительно улучшается.
Секреторная стадия по своей продолжительности может составлять целый год. Далее заболевание переходит в мукозную стадию. Характерным отличием данной стадии является то, что содержимое ушных полостей становится вязким и густым. При этом постепенно увеличивается тугоухость и постепенно проходит ощущения переливания жидкости внутри уха. Мукозная стадия может длиться до двух лет.
На заключительной, фиброзной стадии заболевания, можно наблюдать развитие дегенеративных процессов, которые затрагивают оболочку барабанной полости. В этот период экссудат вырабатывается в сниженных дозах, присутствует фиброзное видоизменение эпителиальных тканей. Все это сопровождается прогрессированием тугоухости и поражением слуховых костей.
Если экссудативный отит не лечить, вероятен риск возникновения гнойной формы заболевания. Именно поэтому при возникновении любого признака, благодаря которому можно диагностировать развитие этой патологии, необходимо срочно получить квалифицированную консультацию врача-отоларинголога.
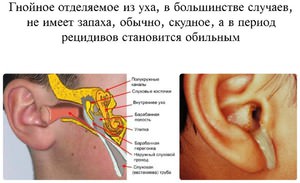
Гнойный отит
Под гнойным отитом понимают воспаление уха, которое сопровождается скоплением гнойных масс в слуховом проходе и барабанной полости. Данная форма заболевания развивается в результате снижения сопротивляемости организма в конкретной зоне и поражения слизистых оболочек уха. В случае развития острого гнойного отита, в процесс поражения могут быть вовлечены все отделы уха. В таких случаях заболевание протекает вяло, имеется высокая вероятность рецидивов.
Если не проводится адекватное и полноценное лечение, то патологический процесс приобретает хронический характер. В этом случае можно наблюдать выраженное прободение барабанной перепонки, периодически из уха происходит гноетечение, повышается тугоухость.
Катаральный отит
Под катаральным отитом понимают начало воспаления уха. При этой форме заболевания возникает инфицирование полости уха, при этом не вырабатывается и не скапливается в ушной полости гнойные массы и экссудат. Однако воспалительный процесс может затрагивать как один, так и несколько отделов уха одномоментно.
Чаще всего катаральный отит возникает на фоне пневмококков, стрептококков и стафилококков. В большинстве случаев в ушную полость инфекция попадает по слуховой трубе из полости носа. Самая частая форма заболевания — отит среднего уха. Ниже приведены факторы, которые существенно повышают вероятность развития болезни:
- воспаления в ЛОР-органах,
- инфекции,
- авитаминоз,
- аденоиды, которые перекрывают устье слуховой трубки,
- чихание, кашель,
- пониженный иммунитет.
Признаки возникновения катарального отита:
- снижение слуха,
- возникновение сильной боли в ухе, которая отдаёт в виски или зубы, появление шума.
При этом, состояние больного в целом ухудшается довольно резко: появляется тошнота и головокружение. Во время осмотра, врач может увидеть выраженную красноту барабанной перепонки.
Если затягивать лечение или вовсе его отсутствие, этот вид заболевания довольно быстро трансформируется в тяжёлые формы – экссудативную или гнойную. При этом может начать развиваться целый ряд осложнений данного заболевания, в т.ч. и внутричерепные патологии. Настоятельно рекомендуется при возникновении любых симптомов, которые можно отнести к наличию данной болезни, посетить квалифицированного врача-отоларинголога для назначения медикаментозного лечения.
Лечение отита
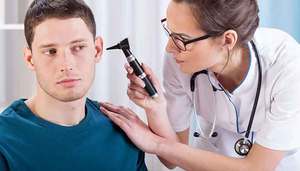
Комплексный подход к лечению отита любой формы может назначить исключительно врач-отоларинголог, который перед назначением лекарств проведёт тщательное обследование ушной полости и убедится в поставленном диагнозе. Обычно терапевтические мероприятия, которые в основном направлены на купирование воспаления в ушах, можно проводить в домашних условиях либо амбулаторно. Если же у больного наблюдается тяжёлая форма заболевания или имеются осложнения, может потребоваться госпитализация.
Чаще всего лечение отита проходит по следующей программе:
- антибактериальная терапия,
- назначение противовоспалительных, антигистаминных, жаропонижающих, седативных и противорвотных препаратов,
- физиолечение (УВЧ, соллюкс),
- промывание дезинфицирующими средствами слуховых проходов,
- коррекция иммунитета,
- хирургическое вмешательство (лабиринтотомия, вскрытие абсцессов и пр.).
Напомним, что лечение отита дома возможно только после консультации и с разрешения врача-отоларинголога. При этом должен быть чёткий контроль опытными специалистами в области медицины. При воспалении среднего уха лечение также назначает доктор.
Ушные капли
Удобное в использовании и эффективное средство для лечения воспалительных процессов в ухе – ушные капли. На сегодняшний день на фармацевтическом рынке все представленные капли от отита можно поделить на 3 группы:
- антибактериальные (Нормакс, Отофа, Фугентин, Ципромед),
- имеющие в составе нестероидные противовоспалительные средства (Отипакс, Отинум),
- глюкокортикостероидные (Дексона, Гаразон, Анауран, Софрадекс).
Применять любые из вышеперечисленных капель можно только после посещения врача-отоларинголога и получения его консультации.
Антибиотики
Лечение отита, который был спровоцирован бактериальной микрофлорой, не обходится без назначения системных и местных антибактериальных средств. Стоит отметить, что препарат выбирается исходя от формы протекания болезни и от выраженного воспалительного процесса.
При остром отите выбор падает на препараты, содержащие ампициллина тригидрат и амоксициллин, при хроническом воспалении – нетилмицин и ципрофлоксацин. В каждом случае врач назначает анализ на оценку чувствительности возбудителей болезни к лекарственным средствам. По результатам анализа назначается антибиотик, который показал самую высокую эффективность.
Стоит принять во внимание, что любые меры, которые вы будете применять для лечения воспалительных процессов в ушах, должны обязательно быть согласованы со специалистами в области отоларингологии. Непрофессиональный подход при выборе лекарственных средств и самолечение не только не ускоряют процессы выздоровления, но и повышают вероятность возникновения множества осложнений от болезни.
Вопрос-ответ
Какие основные симптомы отита?
Симптомы отита могут включать боль в ухе, снижение слуха, выделения из уха, а также общее недомогание, лихорадку и раздражительность, особенно у детей. Важно обратить внимание на эти признаки и обратиться к врачу для диагностики и лечения.
Каковы основные причины возникновения отита?
Отит может возникать по различным причинам, включая инфекции верхних дыхательных путей, аллергические реакции, попадание воды в ухо, а также наличие хронических заболеваний, таких как синусит. Бактерии и вирусы, вызывающие простуду, часто становятся причиной воспаления уха.
Какие методы лечения отита существуют?
Лечение отита может включать антибиотики для борьбы с инфекцией, противовоспалительные препараты для уменьшения боли и отека, а также физиотерапию. В некоторых случаях может потребоваться хирургическое вмешательство для дренирования жидкости из уха. Важно следовать рекомендациям врача для эффективного лечения.
Советы
СОВЕТ №1
При первых признаках отита, таких как боль в ухе или снижение слуха, не откладывайте визит к врачу. Раннее обращение поможет избежать осложнений и ускорить процесс выздоровления.
СОВЕТ №2
Следите за гигиеной ушей. Избегайте использования ватных палочек для чистки ушей, так как они могут повредить слуховой проход и способствовать развитию инфекции.
СОВЕТ №3
Если у вас есть предрасположенность к отитам, укрепляйте иммунную систему. Регулярные физические нагрузки, сбалансированное питание и достаточный сон помогут снизить риск воспалительных процессов.
СОВЕТ №4
При лечении отита строго следуйте рекомендациям врача и не прекращайте курс антибиотиков или других назначенных препаратов без консультации. Это поможет предотвратить рецидивы и развитие устойчивости к лекарствам.